O que muda quando o aluno "entra" no órgão em vez de apenas observá-lo?
A diferença entre observar uma estrutura anatômica e explorá-la de dentro para fora não é apenas visual. É cognitiva. E essa distinção tem implicações profundas para a forma como estudantes da área da saúde aprendem, retêm e aplicam o conhecimento anatômico na prática clínica.
Durante décadas, aprender anatomia significou, essencialmente, observar. Observar ilustrações em atlas, observar cortes bidimensionais em livros, observar estruturas em bancadas de laboratório. A postura do estudante era a de quem olha de fora para dentro, tentando construir mentalmente uma representação tridimensional a partir de representações planas.
Esse exercício é cognitivamente exigente. O cérebro precisa realizar um trabalho considerável de rotação mental, interpolação espacial e integração de perspectivas para transformar o que vê em páginas em algo próximo à realidade volumétrica do corpo humano.
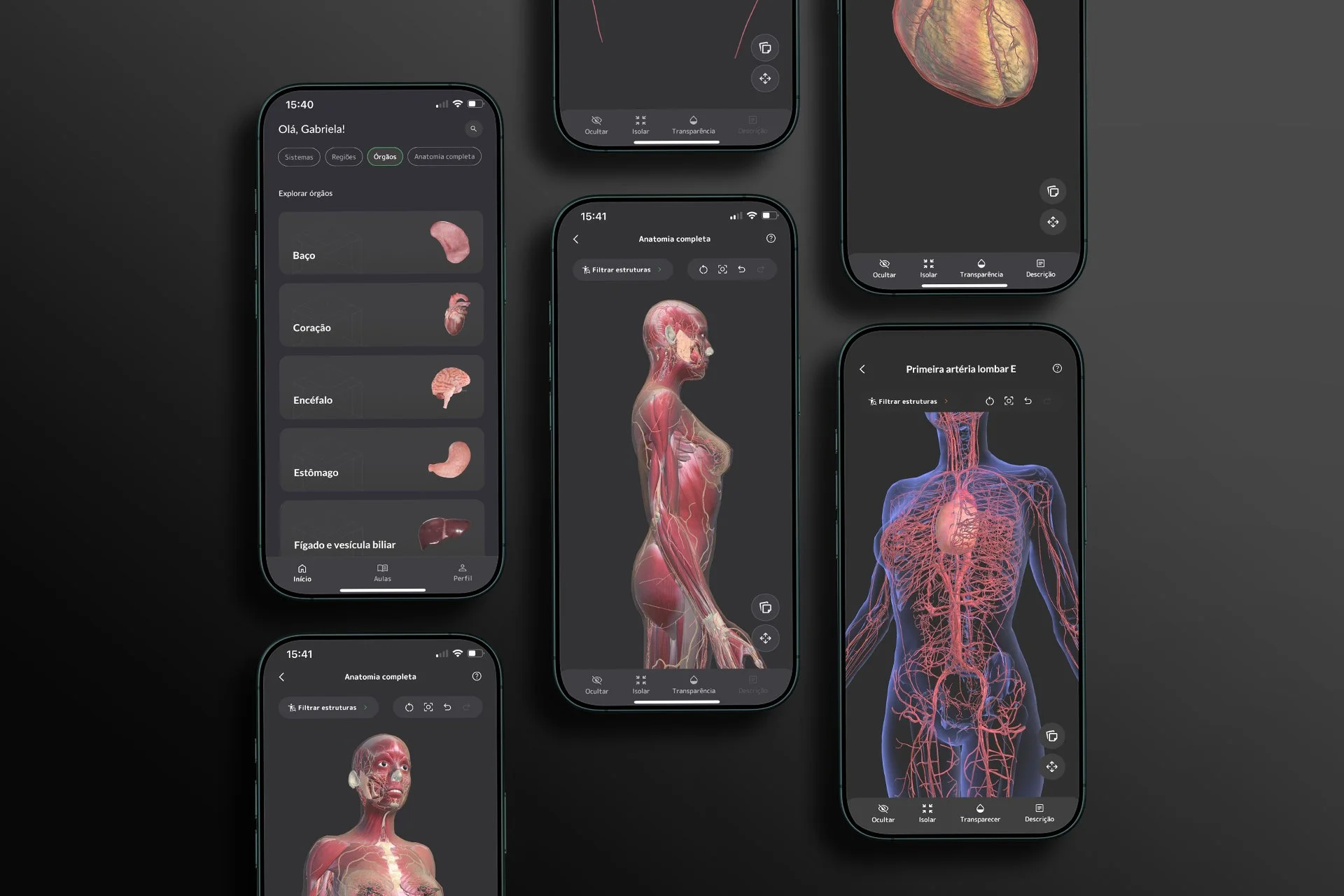
A tecnologia de visualização tridimensional interativa muda esse ponto de partida. Em vez de construir o tridimensional a partir do plano, o estudante parte diretamente do tridimensional. E pode manipulá-lo, percorrê-lo e habitá-lo de formas que nenhum atlas impresso torna possível.
Mas o que muda, de fato, na aprendizagem quando isso acontece?
O problema da bidimensionalidade no ensino de anatomia
A anatomia é, por natureza, uma disciplina tridimensional. Estruturas como o coração, o plexo braquial ou as câmaras do encéfalo só fazem sentido pleno quando compreendidas no espaço, com profundidade, orientação, relações de vizinhança e continuidade entre sistemas.
Quando o aprendizado se apoia exclusivamente em imagens bidimensionais, o estudante enfrenta um problema estrutural: precisa inferir o que não está representado. Precisa imaginar a profundidade a partir de uma superfície, a continuidade a partir de um corte, o volume a partir de um contorno.
Pesquisas na área indicam que essa limitação não é trivial. Uma revisão sistemática com meta-análise publicada no Anatomical Sciences Education aponta que estudantes frequentemente têm dificuldades cognitivas e práticas para transferir o conhecimento anatômico aprendido de forma bidimensional para situações clínicas reais, justamente porque a organização espacial das estruturas exige habilidades visuoespaciais que o estudo em 2D desenvolve de forma limitada (1).
O impacto disso vai além das avaliações acadêmicas. Profissionais que não desenvolveram uma compreensão espacial sólida da anatomia encontram dificuldades específicas em contextos clínicos que dependem dessa habilidade: interpretação de imagens de diagnóstico, procedimentos guiados por anatomia de superfície, comunicação de achados cirúrgicos.
O que muda com a visualização tridimensional interativa
Quando o estudante passa de observador passivo de imagens planas para explorador ativo de modelos tridimensionais, a natureza do processo cognitivo se transforma.
Em vez de tentar reconstruir mentalmente o que não está representado, ele interage diretamente com a estrutura no espaço. Pode rotacionar o coração para visualizar a face posterior. Pode remover progressivamente as camadas do encéfalo para compreender a disposição dos núcleos da base. Pode isolar um feixe neurovascular e observar seu trajeto em relação às estruturas circundantes, algo que uma imagem estática jamais tornaria possível com a mesma clareza.
Uma meta-análise publicada no BMC Medical Education com estudos de ensino de anatomia usando tecnologia de visualização 3D demonstrou que essa abordagem está associada a melhores resultados de aprendizagem em comparação com métodos tradicionais, especialmente no que diz respeito à compreensão de relações espaciais complexas (2).
O ganho não é apenas de visualização. É de compreensão integrada.
A lógica do aprendizado ativo e a neurociência por trás da imersão
A distinção entre observar e explorar ativamente tem uma base neurocientífica bem estabelecida. Quando o estudante interage com uma estrutura (manipula, navega, toma decisões sobre o que observar e como), ativa circuitos cognitivos que a exposição passiva não alcança com a mesma intensidade.
A literatura em neurociência educacional aponta que experiências ativas, contextualizadas e que envolvem múltiplas modalidades sensoriais favorecem a consolidação da memória e a construção de representações mentais mais duráveis (3). Em termos simples: o cérebro aprende melhor quando age sobre o objeto de estudo, não apenas quando o contempla.
No ensino de anatomia, isso tem uma implicação direta: o estudante que explorou ativamente a arquitetura interna de um órgão (que "entrou" nele, por assim dizer) tem uma representação mental dessa estrutura qualitativamente diferente de quem apenas a observou em uma figura.
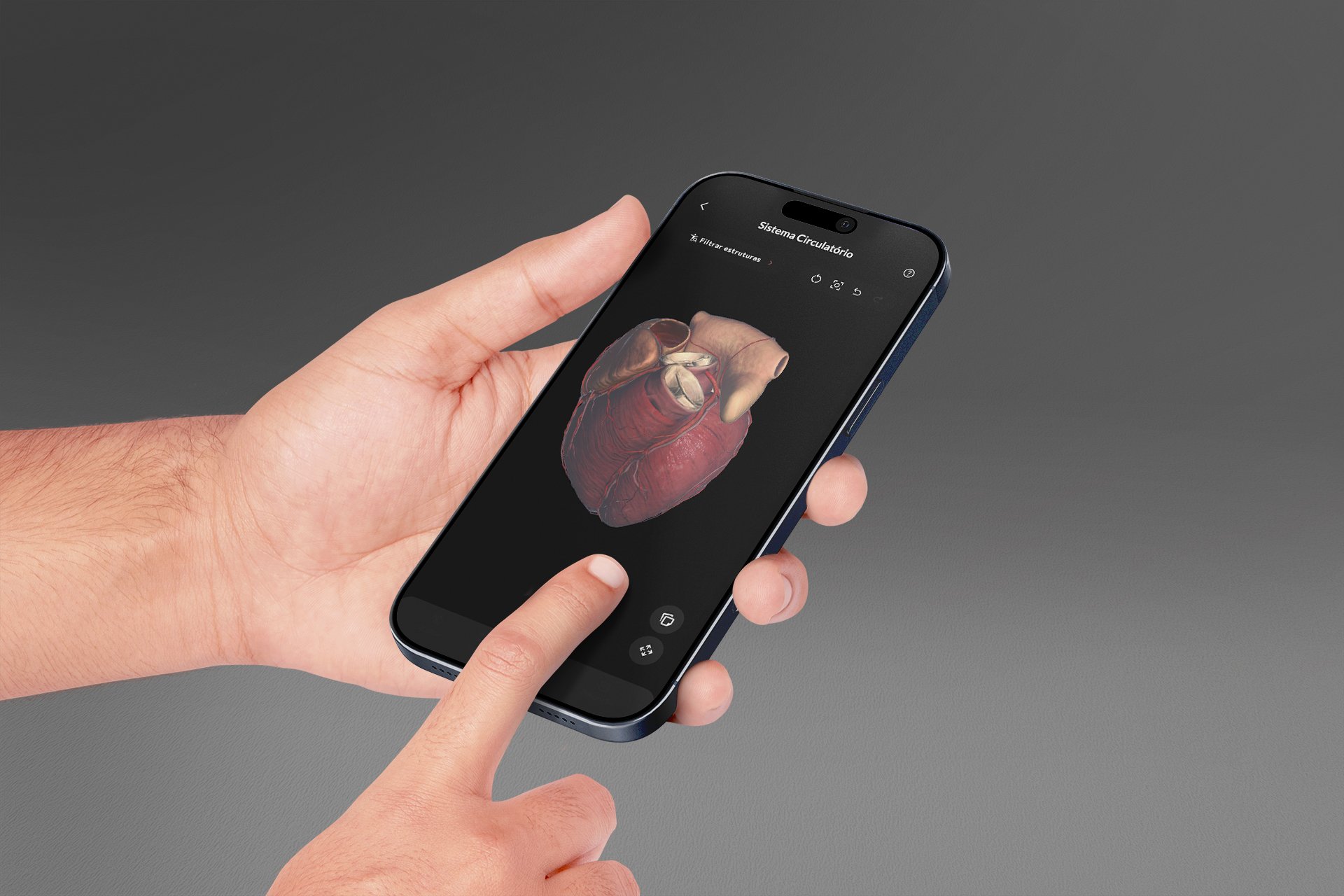
O novo modelo de coração do Anatomy: o que mudou e por quê importa
Foi a partir dessa compreensão que a MedRoom desenvolveu o novo modelo de coração do Anatomy App. A atualização não foi apenas estética. Foi um trabalho de reconstrução anatômica guiado pela escuta de estudantes e docentes que identificaram lacunas específicas na representação das estruturas internas do órgão.
O resultado é um modelo com maior fidelidade anatômica nas câmaras cardíacas, no sistema de condução elétrica e nas estruturas valvares, detalhes que fazem diferença real quando o estudante precisa compreender a fisiopatologia de uma arritmia, o mecanismo de uma valvopatia ou o trajeto de um cateter durante um procedimento diagnóstico.
Com o novo modelo, o estudante pode percorrer o interior das câmaras, observar as cúspides valvares e compreender as relações entre as estruturas de dentro para fora, não apenas identificar o coração em sua superfície externa.
Esse nível de detalhe e interatividade representa exatamente o salto cognitivo que a pesquisa em educação anatômica tem identificado como determinante: a passagem da observação à exploração, da identificação à compreensão espacial integrada.
Da anatomia ao raciocínio clínico: o que se constrói no caminho
A compreensão anatômica não é um fim em si mesma. É a base sobre a qual o raciocínio clínico se constrói.
Quando um estudante compreende a arquitetura interna do coração com precisão tridimensional, ele não está apenas memorizando estruturas. Está construindo o substrato conceitual que vai permitir interpretar um eletrocardiograma com mais lógica, entender o mecanismo de um sopro com mais clareza, ou antecipar as implicações anatômicas de uma intervenção com mais segurança.
Esse caminho (da visualização espacial ao raciocínio aplicado) é o que o Anatomy App busca sustentar ao longo de toda a jornada de formação. E é também o que conecta o trabalho de reconstrução anatômica dos modelos à missão mais ampla da MedRoom: não apenas representar o corpo humano com fidelidade, mas criar condições para que o estudante o compreenda de forma profunda, integrada e clinicamente orientada.
Para quem estuda anatomia (ou para quem ensina) a questão central não é se o modelo é belo. É se ele permite que o aluno aprenda o que precisa aprender, da forma como o cérebro aprende melhor.
Conheça o Anatomy App e explore o novo modelo de coração. E acompanhe o blog da MedRoom para conteúdos que conectam tecnologia, evidência e prática no ensino em saúde.
(1) GARCÍA-ROBLES, Paloma et al. Immersive virtual reality and augmented reality in anatomy education: a systematic review and meta-analysis. Anatomical Sciences Education, 2024. doi: 10.1002/ase.2397. Disponível em: https://anatomypubs.onlinelibrary.wiley.com/doi/10.1002/ase.2397
(2) WANG, Junming et al. 3D visualization technology for learning human anatomy among medical students and residents: a meta- and regression analysis. BMC Medical Education, 2024. doi: 10.1186/s12909-024-05403-4. Disponível em: https://pubmed.ncbi.nlm.nih.gov/38671399/
(3) NATIONAL ACADEMIES OF SCIENCES, ENGINEERING, AND MEDICINE. How People Learn II: Learners, Contexts, and Cultures. Washington, DC: The National Academies Press, 2018. Disponível em: https://nap.nationalacademies.org/catalog/24783/how-people-learn-ii-learners-contexts-and-cultures